 Mnohočetný myelom je zhoubné onemocnění způsobené maligní transformací B-lymfocytů, jejich klonální proliferací a akumulací terminálních vývojových stadií - plazmocytů (myelomových buněk). Ty tvoří monoklonální imunoglobuliny a další cytokiny, které způsobují neobyčejně pestré a různě intenzivně vyjádřené příznaky nemoci. Nejčastěji se nemoc projevuje osteolýzou, poruchou funkce ledvin a útlumem krvetvorby.
Mnohočetný myelom je zhoubné onemocnění způsobené maligní transformací B-lymfocytů, jejich klonální proliferací a akumulací terminálních vývojových stadií - plazmocytů (myelomových buněk). Ty tvoří monoklonální imunoglobuliny a další cytokiny, které způsobují neobyčejně pestré a různě intenzivně vyjádřené příznaky nemoci. Nejčastěji se nemoc projevuje osteolýzou, poruchou funkce ledvin a útlumem krvetvorby.
___
Mnohočetný myelom (plazmocytom):
Mnohočetný myelom (multiple myeloma) je jednotka klinická, které odpovídá dle WHO (2001) morfologické jednotce plazmocelulární myelom (plasma cell myeloma).
Příznaky mnohočetného myelomu, plazmocytomu
Mnohočetný myelom má velmi pestré a různorodé příznaky, takže v příznacích nemoci se pacient od pacienta liší.
-
př. způsobené cytokiny myelomových buněk
-
př. způsobené monoklonálním imunoglobulinem
-
př. způsobené útlakem fyziologické krvetvorby myelomovými buňkami
-
patofyziologicky méně jasné příznaky mnohočetného myelomu
Některé vybrané klinické příznaky mnohočetného myelomu:
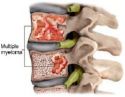
1) Bolesti kostí způsobené osteolýzou
Bolesti kostí způsobené buď difúzní, nebo ložiskovou osteolýzou jsou nejčastější příznaky choroby.
Pacienti si nejčastěji stěžují na bolesti v bederní páteři, která je nejvíce zatěžována, takže zmenšení pevnosti obratle na podkladě myelomové osteolýzy zde rychle vede k patologické kompresivní fraktuře. Není to však pravidlem, choroba se může projevit bolestivou osteolýzou kterékoliv kosti v těle. Nejlépe zřetelná jsou ostře ohraničená osteolytická ložiska v lebce.
Nejčastějším anamnestickým projevem mnohočetného myelomu jsou bolesti v bederní páteři, způsobené kompresivními frakturami obratlů.
Typickým rentgenovým obrazem jsou tedy vícečetná osteolytická ložiska a dále patologické fraktury. Méně častým nálezem je pouhá osteoporóza bez osteolytických ložisek, kde jedině myelogram může odlišit primární osteoporózu od myelomem podmíněné osteoporózy. Někdy snad může v diferenciální diagnóze příčin osteporózy pomoci MR.
Proto u každého pacienta s déletrvající bolestí v oblasti páteře nebo se zhoršením již dlouhodobé bolesti páteře by se mělo provést rentgenové vyšetření. Pokud bolesti skeletu trvají více než jeden měsíc a rentgenové zobrazení neodhalí příčinu bolesti, mělo by se provést zobrazení metodou MR. Vystupňovaná osteolýza způsobuje hyperkalcemii.

2) Infekce způsobené imunosupresí
Porucha imunity a opakované infekce, které mají často závažnější a delší průběh, než podobné infekce mívaly u pacienta dříve, jsou dalším typickým projevem nemoci.
Zpočátku dominuje porucha B-buněčné, později se začne projevovat i porucha T-buněčné imunity. Defekt B-buněčné imunity způsobuje omezenou produkci funkčních imunoglobulinů. Jejich deficit se s progresí nemocí postupně prohlubuje. Pacienti s mnohočetným myelomem mají tedy snížené koncentrace fyziologických polyklonálních imunoglobulinů a jejich schopnost tvořit odpovídající imunoglobulin po antigenní stimulaci je velmi omezená. Tyto pacienty je možno očkovat, avšak účinnost očkování je u pacientů s aktivní nemocí menší. Při závažných infekcích je proto nutno podávat imunoglobuliny nitrožilně v terapeutických dávkách. Podobně výraznou poruchu tvorby protilátek jako pacienti s mnohočetným myelomem mají pacienti s chronickou lymfatickou leukemií.
Proto u pacientů s opakovanými infekcemi, či závažnějším průběhem infekcí, než bývalo dříve u nich obvyklé, neboli u pacientů s projevy imunosuprese by měly být zvažovány mimo jiné a tyto dvě choroby a měla by se provést vyšetření, která by toto podezření případně potvrdila či nepotvrdila.
3) Chudokrevnost (anémie) a případně i pancytopenie
Anemie, trombocytopenie a leukopenie s odpovídajícími klinickými příznaky mohou být rovněž projevem mnohočetného myelomu. Jsou způsobeny nejen mechanickým útlakem nádorovou tkání, ale i vlivem působení cytokinové sítě.
4) Motorická a senzitivní polyneuropatie způsobená monoklonálním imunoglobulinem
Častým projevem jsou difúzní bolesti končetin způsobené polyneuropatií senzitivních vláken, zatímco postižení motorických vláken je vzácné.
5) Myelomová nefropatie
"Myelomová ledvina" může vést až k závažné renální insuficienci s nutností chronické dialyzační léčby. Poruchy funkce ledvin způsobují převážně monoklonální lehké řetězce. Ty díky své malé molekule volně procházejí glomerulární membránou. Fyziologicky jsou vstřebávány buňkami proximálních tubulů. V těchto buňkách jsou rozkládány na aminokyseliny a předávány do krve. Při velkém množství lehkých řetězců v tubulech dochází jednak k tubulárnímu funkčnímu poškození, jednak tyto řetězce začnou vytvářet odlitkové válce v distálním tubulu a sběrných kanálcích. Tímto způsobem vedou k ireverzibilnímu poškození ledvin (proto při diagnostistice mnohočetného myelomu musí být postupováno velmi rychle!). Z uvedeného mechanismu je také jasné, že nedostatečná diuréza a zvýšená koncentrace moče v ledvinách urychluje selhání ledvin.
Proto každý člověk, u něhož je zjištěna vyšší koncentrace bílkoviny v moči, než je obvyklé, by měl mít vyšetření cílené na přítomnost monoklonálního imunoglobulinu a při jeho potvrzení další vyšetření s cílem potvrdit či nepotvrdit mnohočetný myelom.
6) Poruchy hemostázy
Poruchy hemostázy mohou způsobit život ohrožující komplikace při operaci či úrazu. Nejčastější poruchou je závažná trombocytopatie u pacientů s tvorbou lehkých řetězců, ale nejen u nich. Lehké řetězce adherují na povrchu trombocytů a interferují s jejich funkcí. Pokud na tuto možnost u pacientů s myelomem nemyslíme a nenecháme vyšetřit agregaci trombocytů, pak trombocytopatii nezjistíme.
V případě, že pacienti s mnohočetným myelomem se chystají na operaci, požadujeme mimo klasická vyšetření (fibrinogen, INR, APTT, Tč také vyšetření agregace trombocytů). Pokud jsou tyto testy patologické, je vhodné, aby specialista na hemokoagulaci zhodnotil vyšetření a zhodnotit míru rizika krvácení.
7) Hyperviskozita (zvýšená viskozita krve)
K závažné poruše koagulačních mechanismů, projevující se purpurou, ekchymózami, krvácením do trávicího ústrojí nebo naopak trombózou (třeba venae centralis retinae), může dojít při vzestupu viskozity krve. Hyperviskozita je sice nejčastější u monoklonálních IgM-gamapatií, může však vzniknout i u gamapatií typu IgG nebo IgA na podkladě velmi vysoké koncentrace monoklonálního imunoglobulinu. Další příčinou hyperviskozity může být řetězení monoklonálních IgA- a IgG-imunoglobulinů.
Projevy hyperviskozity jsou nejlépe viditelné na očním pozadí, kde tvoří takzvaný "fundus paraproteinemicus".
Kritéria pro stanovení diagnózy mnohočetného myelomu
__
__
-
(C - calcium) zvýšená hladina kalcemie nad 2,8 mmol/l či nad horní limit
-
(R - renal) renální insuficience s kreatininem nad 176,8 mmol/l (2 mg/ml)
-
(A - anemia) anemie, hemoglobin pod 100 g/l nebo 20 g/l pod dolní limit normy
-
(B - bone) osteolytické kostní destrukce nebo osteoporóza
Na rozdíl od maligních lymfomů, u nichž diagnózu stanovuje patolog na základně hodnocení histologického preparátu, v případně mnohočetného myelomu stanovuje diagnózu klinický lékař na základně porovnání rentgenologických, biochemických a cytologických nebo histologických nálezů s přijatými diagnostickými kritérii pro tuto chorobu.
Klasickými a nejčastějšími projevy vedoucími k pozdějšímu potvrzení této diagnózy jsou bolesti v kostech (nejčastěji bederní páteř). Pokud rentgenové vyšetření potvrdí osteolytická ložiska, v myelogramu je výrazně zvýšen počet plazmatických buněk a je přítomen monoklonální imunoglobulin v séru nebo v moči je diagnóza jednoznačná.
Pozor: mnohočetný myelom podobně jako Langerhansova histiocytóza X způsobují inaktivitu osteoblastů v osteolytických ložiskách, takže v nich obvykle nedochází k vychytávání radioizotopu technecia, a proto scintigrafie skeletu může být němá i u rentgenově zřejmých ložisek osteolýzy. Proto základní vyšetřovací metodou pro detekci osteolytických ložisek mnohočetného myelomu je konvenční rentgenový snímek skeletu. Scintigrafie skeletu je v těchto případech málo přínosné doplňkové vyšetření. Podstatně vyšší senzitivitu než konvenční rentgenový snímek má jedině MR.
Projevy mnohočetného myelomu mohou být velmi pestré, takže někdy je skutečným problémem jeho odlišení od benigní monoklonální gamapatie, nyní přejmenované v anglické literatuře z benign monoclonal gammopathy na monoclonal gammopathy of undetermined significance, někdy též unknown significance. V české literatuře se tento název překládá jako monoklonální gamapatie neurčeného, nejistého či nejasného významu.
Diagnóza je jistá, pokud jsou splněny dvě ze tří podmínek:
počet plazmocytů v kostní dřeni nad 15 %,
přítomnost monoklonálního imunoglobulinu v séru IgG nad 35 g/l a IgA nad 20 g/l,
průkaz typických lytických ložisek nebo pokročilé osteoporózy.
Léčba mnohočetného myelomu
Léčba je za spolupráce lékařů několika oborů. Nejčastěji spočívá při rozvinutém onemocnění již s jasnými symptomy v chemoterapii (VAD – tzn. kombinace léčiv vincristin, adriamycin a dexametazon), autologní (vzácněji alogenní) transplantaci krvetvorné tkáně, radioterapie, podávání bisfosfonátů (v ČR nejčastěji Bonefos, Lodronat – preparáty brzdí proliferaci myelomových buněk). Vzhledem k tomu, že je při terapii zásadně porušena iminuta, je na léčbu infekcí brán velký zřetel (podávání imunoglobulinů – viz výše). Současně porobíhá imunoterapie např. Interferonem alfa nebo jinými citokiny (tyto látky zabraňují relapsu choroby). Je zapotřebí spolupráce ortopeda při řešení patologických fraktur (nejčastěji bederní páteře, provedení technik dekomprese, vertebroplastiky, cementoplastiky, kyphoplastiky, operační stabilizace fraktur). Zkoumá se také využití Thalidomidu, toto je však ve fázi studií, kdy se sledují především četné nežádoucí účinky, kvůli kterým je až u 30% (!) léčba vysazena (zasvěcení si mohou vzpomenout na Thalidomidovou aféru, která však s myelomem příliš nesouvisí).
Zde velmi stručně popsaná léčba je možná vždy jen pod vedením odborných lékařů s praxí a je k ní zapotřebí bohaté zkušenosti.



